Фотосенсибилизация (поражения кожи, связанные с повышенной чувствительностью к свету)
Фототоксические реакции могут возникать у любого человека и протекают по типу тяжелого солнечного ожога (эритема, отек, пузыри). Большинство фототоксических веществ абсорбируют как УФЛ-В, так и УФЛ-А, поэтому оконные стекла, защищающие кожу от солнечных ожогов, не препятствуют развитию фототоксических реакций.
Вещества, обладающие фототоксическим действием, бывают экзогенными и эндогенными. Экзогенные проникают в организм извне через органы дыхания или пищеварительного тракта, либо действуют будучи нанесенными непосредственно на кожу. К этим веществам относятся некоторые лекарства (сульфаниламиды; антибиотики – тетрациклины; фенотиазины; оральные контрацептивы и др.); соли хрома, моющие средства, эозин; твердые углеводороды нефти и каменного угля (смолы, асфальт, гудрон); растения (клевер, гречиха, борщевик), одеколоны и т. п. Псоралены, содержащиеся в растениях, вызывают особую группу фототоксических реакций (фитофотодерматозы). К эндогенным фототоксическим веществам относятся порфирины.

Поздняя кожная порфирия (актинически-травматический порфириновый дерматоз взрослых) характеризуется появлением длительно существующих субэпидермальных серозных пузырей на лице и кистях рук. Причинами образования пузырей являются либо незначительные травмы кожи (трение, легкие ушибы), либо инсоляция (в весеннее и летнее время). Продержавшись несколько дней, пузыри засыхают с образованием пластинчатых корочек буроватого цвета, по отпадении которых нередко наблюдается образование рубцовой атрофии кожи. Если пузыри вскрываются, то возникают длительно не заживающие эрозии. Кожа лица и тыла кистей постепенно пигментируется, появляется выраженный гипертрихоз (особенно на щеках и висках), мягкие ткани щек, лба и глазниц западают, из-за чего больные выглядят старше своих лет. Возможно также появление склеродермоподобных очагов и милиумов.
Болеют чаще мужчины 30–50 лет, особенно злоупотребляющие алкоголем, а также женщины 18–30 лет, использующие пероральные контрацептивы, содержащие эстрогены. Иногда причиной заболевания могут быть хронические отравления (например, тетраэтилсвинцом), прием лекарственных средств, гемодиализ у больных с почечной недостаточностью и др.
Причиной заболевания является нарушение функции печени: недостаточность уропорфириногендекарбоксилазы, которая катализирует метаболизм уропорфириногена. Порфирины откладываются в коже и сенсибилизируют ее к УФЛ.
У больных поздней кожной порфирией наблюдается значительное увеличение концентрации уропорфирина в моче и плазме. Вследствие этого моча приобретает розовый или темно-красный цвет (хорошо выявляется в лучах Вуда).
Лечение. Необходимо тщательное обследование больного, в частности функции печени и кишечника. Отказ от алкоголя, пероральных контрацептивов; повторные кровопускания объемом 500 мл с интервалами 1–2 нед, пока уровень гемоглобина не снизится до нижней границы нормы. Наиболее эффективный способ лечения: 3–4 кровопускания с последующим назначением хлорохина в низких дозах.
Фотоаллергические реакции возникают у сенсибилизированных людей; патологический процесс в коже развивается по механизму аллергической реакции замедленного типа. В этих случаях химическое вещество (фотоаллерген), поглощая УФЛ-А, образует “фотопродукт”, который связывается с цитоплазматическими и мембранными белками и приобретает антигенные свойства. Чаще всего фотоаллергические реакции возникают на лекарственные средства, реже на химические вещества, содержащиеся в моющих средствах, лосьонах, косметике.
Заболевание возникает только при повторном использовании фотоаллергена, поражение кожи локализуется на открытых частях тела, но в отличие от фототоксических реакций может распространяться на соседние, не подвергшиеся инсоляции, участки тела. Острые фотоаллергические реакции имеют клиническое сходство с острым аллергическим дерматитом либо с красным плоским лишаем. При хронических фотоаллергических реакциях наблюдается шелушение, лихенизация и выраженный зуд; клиническая картина напоминает диффузный нейродермит.
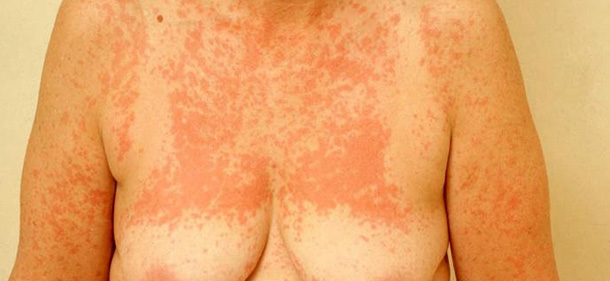
Фотоаллергические реакции могут длиться несколько месяцев или лет даже при отмене фотоаллергена (стойкая солнечная эритема).
Лечение. Прекращение контакта с фотоаллергеном, использование фотозащитных средств, кортикостероидных мазей.
Полиморфный фотодерматоз (”солнечная аллергия”) – идиопатическая приобретенная отсроченная рецидивирующая, вероятнее всего, фотоаллергическая реакция кожи на УФЛ-А, реже на УФЛ-В или их комбинацию. Заболевание возникает весной или в начале лета и нередко до конца лета не рецидивирует. Сыпь появляется внезапно, через несколько часов или суток после инсоляции (чаще всего через 18–24 ч) и держится в течение 7–10 сут. Характеризуется появлением на открытых участках тела зудящих папул, папуло-везикул, элементов типа многоформной экссудативной эритемы или реакций на укусы насекомых; иногда отмечается только зуд кожи. Сыпь обычно мономорфна. У некоторых больных высыпания сопровождаются ознобом, головной болью, лихорадкой, тошнотой. Заболевание имеет хронический рецидивирующий характер.
Лечение. Вначале рекомендуется назначение b-каротина. При его неэффективности показаны антималярийные препараты (хлорохин). Хороший эффект дает фотохимиотерапия, проводимая ранней весной. Сеансы назначают 3 раза в неделю в течение 4 нед. Курс фотохимиотерапии повторяют каждой весной.
Световая оспа (Hydroa vacciniforme). Редкое, иногда семейное наследственное заболевание, возникающее в первые годы жизни. Поражение кожи возникает весной, существует в течение лета и проходит осенью, ежегодно рецидивируя. На открытых участках тела при инсоляции на фоне розового пятна высыпают пузыри, достигающие величины горошины, заполненные прозрачным, мутным или геморрагическим содержимым. В дальнейшем пузыри засыхают в корки, по отпадении которых обнаруживаются оспенноподобные рубчики. Высыпание пузырей сопровождается чувством жжения. Постоянно возобновляясь, заболевание может обезобразить больного. С годами интенсивность кожного поражения обычно ослабевает и в юношеском возрасте возможно самоизлечение.
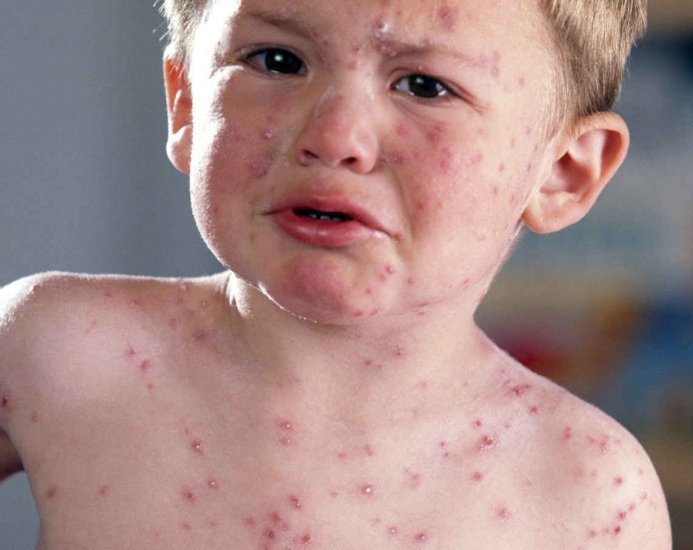
Лечение симптоматическое.
Пигментная ксеродерма (Xeroderma pigmentosum) начинается в первые годы жизни, реже в период полового созревания. Характеризуется появлением на открытых участках тела под влиянием инсоляции пятнистой или разлитой эритемы, иногда с пузырями, и мелких пигментных пятен, напоминающих веснушки. В последующие годы количество пигментных пятен увеличивается, а на месте эритематозных пятен образуются белые участки атрофии и телеангиэктазии. Кожа постепенно атрофируется, особенно на лице, что может сопровождаться выворотом век, сужением ротового отверстия. На этом фоне с годами возникают бородавчатые и папилломатозные разрастания и различные злокачественные новообразования кожи. Большинство больных погибают в возрасте от 10 до 20 лет (чаще всего от метастазов рака). Заболевание имеет наследственный характер.
Лечение. Защита от инсоляции. Раннее удаление предраковых и опухолевых поражений кожи.
Хронический актинический дерматит (актинический ретикулоид) – фотодерматоз, наблюдающийся преимущественно у пожилых мужчин. Характеризуется появлением инфильтрированных эритематозных бляшек на открытых участках тела (особенно на лице) с гистологической картиной Т-клеточной злокачественной лимфомы. Заболевание вызывается УФЛ-В, реже УФЛ-А и видимым светом.
Лечение. Фотозащитные средства, кортикостероидные мази, в тяжелых случаях иммунодепрессанты (азатиоприн, кортикостероидные гормоны внутрь).
Солнечный свет способствует также развитию других дерматозов (актиническое пруриго, солнечная крапивница, актинический хейлит, актинический кератоз и эпидермальные опухоли). Инсоляция обостряет течение красной волчанки, актинического фолликулита, диссеминированного поверхностного актинического порокератоза, грибовидного микоза, пеллагры, пузырчатки, летней формы псориаза.
Похожие статьи
- Гипергидроз. Поражения кожи при гипо- и авитаминозах
- Лучевые поражения кожи
- Реакции организма повышенной чувствительности
- Патологические состояния кожи. Диагностика
- Диагностика по состоянию кожи
- Лечение кожных заболеваний. Основные принципы и методы
- Уход за чувствительной кожей лица
- ГРИБКОВЫЕ ЗАБОЛЕВАНИЯ КОЖИ (МИКОЗЫ)
- ВАСКУЛИТЫ КОЖИ
- Рак кожи. Виды, симптомы, лечение

