Красная волчанка. Виды. Диагностика. Лечение
Дискоидная и диссеминированная красная волчанка – хроническое кожное заболевание, характеризующееся тремя основными признаками: эритемой, гиперкератозом и атрофией. Поражается преимущественно кожа лица, реже – волосистой части головы, верхней части груди, спины и пальцев рук. Процесс начинается с появления одного или нескольких розовых или ярко-красных пятен. При дискоидной форме пятна постепенно увеличиваются и превращаются в более или менее инфильтрированные бляшки. На их поверхности, начиная с центра, развивается гиперкератоз, вначале фолликулярный, в форме небольших шипиков, в дальнейшем – разлитой. Постепенно почти вся поверхность бляшки покрывается плотными, с трудом удаляемыми чешуйками. Лишь на периферии остается свободная от роговых наслоений красная, нередко слегка возвышающаяся в виде валика кайма. При снятии чешуек на их нижней поверхности обнаруживаются шипики. Соскабливание чешуек болезненно. Типична локализация этой формы красной волчанки на коже носа и щек, где она часто приобретает очертания бабочки.
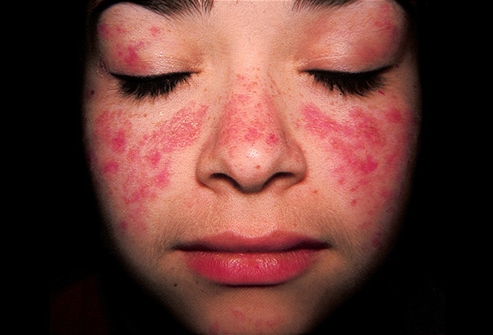
При диссеминированной форме первоначально возникшие пятна не имеют тенденции ни к значительному росту, ни к инфильтрации. Достигнув определенной величины, они останавливаются в росте. На их поверхности также возникает гиперкератоз в виде белых, с трудом удаляемых чешуек, соскабливание которых вызывает болезненность. Количество очагов различно; они беспорядочно рассеяны на коже лица, изредка возникают на ушных раковинах, на коже верхней части груди и спины.
По прошествии более или менее длительного времени начинается разрешение очагов. Оно возникает в их центре, постепенно распространяется к периферии и заканчивается образованием рубцовой атрофии. При диссеминированной форме атрофия обычно поверхностна, порой едва заметна; при дискоидной представляется в форме значительного истончения кожи, которая собирается в складки, наподобие папиросной бумаги, и имеет белый цвет, или в форме грубых, несколько вдавленных в кожу, слегка пигментированных обезображивающих рубцов.
При локализации красной волчанки на пальцах рук здесь образуются фиолетовые пятна с очажками гиперкератоза и атрофии. При локализации на красной кайме губ – слегка инфильтрированные, резко отграниченные участки, окрашенные в фиолетово-красный цвет и покрытые небольшим количеством с трудом удаляемых чешуек; в местах перехода очагов поражения на слизистую оболочку образуется серовато-белая каемка. В дальнейшем, начиная с центральной части, развивается атрофия.
Глубокая красная волчанка (люпус-панникулит). Крайне редкая форма глубокой красной волчанки, проявляющаяся одним или несколькими плотными бессимптомно протекающими узлами, которые чаще всего возникают на голове и руках. Кожа над узлами обычно нормальная, иногда имеются проявления типичной дискоидной красной волчанки. Глубокая красная волчанка часто провоцируется травмой кожи. При разрешении узлов возможно появление участков атрофии кожи.
Подострая кожная красная волчанка. Выделена в последние годы; полагают, что она отличается как от диссеминированной, так и от системной красной волчанки.
Первичным морфологическим элементом подострой кожной красной волчанки является отечная слегка шелушащаяся эритема. Постепенно эритема увеличивается в размерах, шелушение становится более выраженным и приобретает псориазиформный характер, но остается поверхностным и без гиперкератоза. Очаги поражения сливаются, разрешаясь в центре, приобретают аннулярный вид и неправильную форму, центральная часть которых иногда имеет сероватый оттенок. Возможно возникновение телеангиэктазий и ретикулярного ливедо. По разрешении эритем рубцовой атрофии не остается, возможна длительно существующая депигментация кожи.
Поражение кожи носит распространенный характер, локализуется обычно на разгибательных поверхностях верхних конечностей, особенно на плечах, в средней части груди. Лицо и волосистая часть головы поражаются редко. У половины больных на волосистой части головы возникает диффузная нерубцовая алопеция, а у 20% – очаги типичной дискоидной красной волчанки. Очень характерна высокая фоточувствительность. Нередко поражаются слизистые оболочки полости рта.
У больных подострой кожной красной волчанкой, как правило, развиваются умеренно выраженные признаки системности: артралгии, субфебрильная лихорадка, слабость. Тяжелые поражения внутренних органов, особенно почек и нервной системы, не характерны для данной формы заболевания.
Течение дискоидной и диссеминированной красной волчанки отличается большой длительностью и склонностью к обострениям и рецидивам, которые часто возникают на местах ранее бывших поражений, на фоне рубцовой атрофии или в их окружности. Общее состояние больных не нарушено.
Системная красная волчанка (СКВ) – тяжелое заболевание, возникающее или первично, или, что наблюдается реже, у больных, до того длительно страдавших дискоидной или диссеминированной формой красной волчанки (переходные формы красной волчанки).
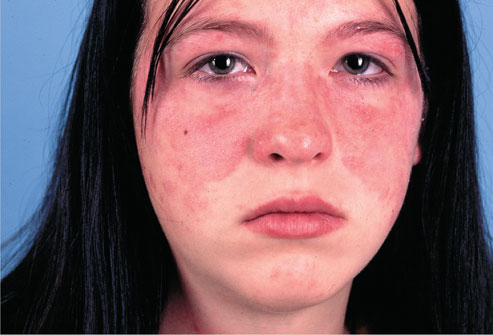
Клиническая картина заболевания складывается из общих симптомов, поражения кожи и внутренних органов. Кожные изменения отмечаются у 85–90% больных.
Женщины болеют в 8 раз чаще, чем мужчины. Болезнь у женщин, как правило, начинается в возрасте 30 лет; у мужчин – в 40.
Основным начальным симптомом болезни является внезапно появляющаяся немотивированная утомляемость, нередко рассматриваемая как психоневроз. В связи с асимптомным повышением температуры тела, начальные проявления СКВ расценивают как инфекционный процесс. Особенностью этой лихорадки является отсутствие эффекта от жаропонижающих средств и антибиотиков. Появляющуюся в процессе лечения сыпь нередко трактуют как медикаментозную аллергию. Важно также иметь в виду возможность развития СКВ у пациентов, страдающих такими заболеваниями, как тромбоцитопеническая пурпура, синдром Шегрена, хронический гепатит, плеврит. Необходимо установить, не принимал ли больной такие препараты, как гидролазон, прокаинамид, пенициллин, сульфаниламиды, пероральные контрацептивы, которые могут провоцировать развитие СКВ или быть причиной медикаментозной красной волчанки. СКВ диагностируется на основании клинической симптоматики с учетом специфической органной патологии.
Поражение кожи наблюдается у 85–90% больных СКВ. Выделяют так называемые люпус-специфические и люпус-неспецифические кожные высыпания.
К люпус-специфическим высыпаниям относятся:
- 1. Очаги дискоидной и диссеминированной красной волчанки, которые у 20% больных появляются в начальном периоде СКВ; у 25% – в период развернутой клинической картины болезни. Поражения кожи, характерные для диссеминированной красной волчанки, могут существовать у больного в течение 2–35 лет до развития СКВ.
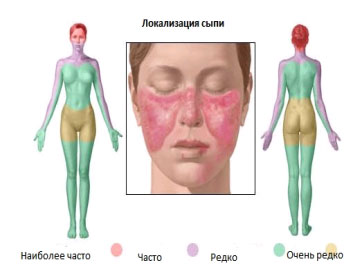
- Эритема, локализующаяся на лице, в области носа и щек, часто принимающая форму бабочки, Различают сосудистую (стойкую) эритему, центробежную эритему Биетта; эритему типа рожистого воспаления. Кроме лица, эритема может появляться на других участках тела, особенно в центре груди.
- Эритемато-сквамозные очаги поражения, характерные для подострой кожной формы красной волчанки.
К люпус-неспецифическим высыпаниям относятся: диффузная нерубцовая алопеция, геморрагический васкулит, околоногтевые эритемы и телеангиэктазии, продольные подногтевые кровоизлияния, ретикулярное ливедо, волчаночный хейлит, трофические язвы голеней.
Диагностика СКВ должна быть комплексной с учетом клинических, иммунологических, гистологических и других лабораторных данных. В общем смысле СКВ можно определить как мультисистемную болезнь с наличием антиядерных антител.
Видео о красной волчанке и ее лечении
Со стороны внутренних органов прежде всего обращает на себя внимание поражение почек; в моче появляются белок, цилиндры, эритроциты. В отдельных случаях оно может привести к развитию уремии и явиться причиной смерти больного. В периферической крови определяются гипо- и нормохромная анемия, тромбоцитопения, лейкопения, гипергаммаглобулинемия, гипокомплементемия. В острой стадии СВК почти у 100% больных определяются антиядерные антитела, клетки красной волчанки. В 5–10% случаев при СКВ выявляются ложноположительные классические серологические реакции на сифилис. Прямая РИФ в здоровой и пораженной коже выявляет гранулярное или полосовидное свечение иммуноглобулинов, чаще всего IgG и компонентов комплемента в зоне дермо-эпидермального соединения. Выраженное свечение в здоровой коже является симптомом волчаночного нефрита.
Медикаментозная красная волчанка. Медикаментозная красная волчанка развивается в связи с приемом различных лекарственных препаратов, чаще всего апрессина (гидралазина), новокаинамида, дифенина, триметина, изониазида, хлорпромазина, пенициллина, сульфаниламидов, индерала, оральных контрацептивов, b-адреноблокаторов.
Клиническая картина соответствует СКВ, но поражение кожи, как правило, отсутствует, также не выявляются антитела к нативной ДНК. Часто определяются антитела к ядерным гистонам.
Своевременная отмена лекарства, вызвавшего заболевание, приводит к выздоровлению, иногда необходимо назначить кортикостероиды в средних дозах (20–30 мг/сут преднизолона).
Красная волчанка и беременность. Красная волчанка наблюдается у мужчин и женщин в соотношении 1:9. У женщин течение ее при беременности имеет некоторые особенности. Иногда определяются эстрогенные нарушения, антитела к сперме. Больным СКВ противопоказаны противозачаточные средства, содержащие эстрогены. При дискоидной, диссеминированной красной волчанке и даже при СКВ беременность может переноситься хорошо, но возможны серьезные осложнения. Стероидная терапия, как правило, не опасна для плода.
Диагностика красной волчанки должна быть комплексной с учетом клинических, гистологических, иммунологических и других лабораторных данных. Для выявления системного характера процесса особое значение имеют иммунологические исследования (иммунофлюоресцентное исследование пораженной и непораженной кожи и выявление характерных для системной красной волчанки изменений в крови: клеток красной волчанки, антиядерных антител, антител к нативной ДНК).
Красную волчанку прежде всего необходимо дифференцировать с заболеваниями кожи, клинически проявляющимися стойкими отечными эритемами или бляшками на лице. К ним относятся лимфоцитарная инфильтрация, полиморфный фотодерматоз; лимфоцитома, эритематозный пемфигус; розовые угри; периоральный дерматит; себорейный дерматит; руброфития, красный плоский лишай, псевдопелада Брока; гранулема лица с эозинофилией; саркоидоз.
Этиология и патогенез. Красная волчанка представляет собой полигенное генетическое заболевание, провоцируемое различными экзогенными (вирусы, медикаменты, травмы, стресс, влажный холод и др.) и эндогенными (гормональные нарушения, аборт, роды) факторами. Об аутоиммунном патогенезе красной волчанки свидетельствует наличие различных аутоантител в крови и тканях больных. Среди них наибольшее значение имеют антитела к нативной ДНК, антиядерные антитела, антинуклеопротеиновые антитела, клетки красной волчанки; антитела к эритроцитам, тромбоцитам, кардиолипину, а также циркулирующие и фиксированные в тканях иммунные комплексы.
Лечение и профилактика дискоидной и диссеминированной красной волчанки включают следующие мероприятия.
- Психотерапия.
- Исключение инсоляции и травматизации кожи.
- Мазевая терапия с фторированными кортикостероидами под пленку в сочетании с приемом препаратов никотиновой кислоты и инъекциями глюконата кальция. Введение в очаги хингамина или кортикостероидов (возможно развитие подкожной атрофии и депигментации).
- Назначение хинолиновых препаратов (хингамин, хлорохин, плаквенил и др.) непрерывно или циклами (по 1 таблетке 2 раза в день) 10–15 дней с 5-дневным перерывом. Повторные противорецидивные курсы в весеннее время.
- Сочетание хингамина с глюкокортикостероидами (10–15 мг/сут преднизолона).
Больные с кожными формами красной волчанки подлежат диспансеризации. Они должны соблюдать режим труда и отдыха, питания, избегать физических и психических нагрузок, пребывания на солнце, ветру, морозе; применять фотозащитные средства. Необходимо санировать фокальные очаги инфекции (лучше консервативно); избегать назначения вакцин и сывороток.
Похожие статьи
- Рак кожи. Виды, симптомы, лечение
- Остеомиелит. Виды. Методы лечения
- Конъюктивиты. Виды. Методы лечения
- Склеродермия. Виды. Симптомы. Лечение
- Герпес. Виды. Симптомы, лечение
- Хроническая детская пневмония. Диагностика, лечение
- Пурпура. Виды, симптомы, лечение
- Бруцеллёз. Диагностика и лечение
- Бактериальный вагиноз. Симптомы, диагностика, лечение
- Системная красная волчанка. Профилактика заболевания

