Заболевания почек у детей
Поражение почек у детей встречается при вторичном (наследственном) и реже при первичном (идиопатическом) амилоидозе.
Этиология и патогенез
Некоторое снижение частоты вторичного амилоидоза отмечено с введением антибиотикотерапии и активности хирургического лечения хронических нагноительных процессов, туберкулеза легких и его увеличением при коллагеновых заболеваниях, главным образом при ревматоидном артрите. Первичный амилоидоз в детском возрасте отмечается крайне редко.
Амилоид — это гликопротеид, в котором фибриллярные белки тесно связаны с полисахаридом. Механизмы его образования и отложения в тканях остаются неясными. Имеют значение диспротеинемия, извращение иммуногенеза, а также появление клеток, синтезирующих белок амилоида при заболеваниях, сопровождающихся возрастными или наследственными изменениями обмена веществ, тканевой структуры.

Клиника
Клиника зависит от степени выраженности, локализации отложения амилоида в почках и от индивидуальных особенностей организма. Постепенное распространение амилоидных отложений в почках обусловливает развитие ведущих симптомов этой патологии — нарастающей протеинурии с возникновением нефротического синдрома и симптомов хронической почечной недостаточности. Каких-либо особенностей в клинической картине или течении амилоидоза в зависимости от характера основного заболевания отметить не удается. Как правило, амилоидоз возникает через несколько лет после начала основного заболевания, в частности, при ревматоидном артрите у детей его первые признаки появляются в среднем через 5,5 года от начала болезни. Начальные признаки амилоидоза почек обычно остаются нераспознанными. Жалобы больных неопределенные — общая слабость, отсутствие аппетита, быстрая утомляемость.
Наиболее показательный симптом амилоидоза почек — протеинурия, в начальной стадии небольшая, затем достигает 20—40 г/сутки. Основную часть белков составляют альбумины (от 50 до 80 %) и альфа 1-глобулины, имеющие низкую молекулярную массу, и только при более тяжелых поражениях почек появляются гамма- и бета-глобулины. Мочевой осадок беден, состоит из гиалиновых и зернистых цилиндров, позднее присоединяется микрогематурия. Макрогематурия не характерна для амилоидоза. Потеря белка с мочой приводит к гипо- и диспротеинемии (уменьшению альбуминов и увеличению преимущественно альфа 2-глобулинов), впоследствии — к появлению отеков. Для амилоидоза почек характерно постепенное развитие нефротического синдрома вслед за длительной стадией умеренной протеинурии. Артериальное давление может быть нормальным, пониженным и повышенным.
Диагноз
Диагноз амилоидоза почек основан на распознавании основного заболевания, ведущего к его развитию, а также на обнаружении амилоида в нефробиоптате и в биоптате других органов, что является единственно надежным его признаком.
Прогноз
Течение амилоидной дистрофии почек, ее продолжительность зависят от основного заболевания, на фоне которого она развилась, от осложнений, связанных с основным процессом или с амилоидозом (тромбоз сосудов, пиелонефрит), от правильности и своевременности лечения. Амилоидоз почек, как правило, болезнь хроническая, в среднем длится от 3 до 5 лет, летальный исход чаще всего является следствием развившейся хронической почечной недостаточности.

АНОМАЛИИ ПОЧЕК
Аномалии почек разделяются на четыре группы: аномалия количества, положения, взаимоотношения и структуры.
Аплазия (агенезия) почки
Аплазия (агенезия) почки возникает вследствие отсутствия или отставания развития вольфова протока и аплазии изолатерального первичного ядра, из которого образуется соответствующая половина мочевого тракта. Обнаруживается на секции в 0,1 % случаев, чаще у мальчиков. Преимущественно отсутствует левая почка. Аплазия почки сопровождается обычно гипертрофией контрлатеральной, которую нередко принимают за опухоль.
Двусторонняя аплазия почек является чрезвычайно редким пороком развития, несовместимым с жизнью.
Диагноз устанавливается при рентгенологическом обследовании, сканировании почек, цистоскопии.
Гипоплазия почки
Гипоплазия почки характеризуется значительным уменьшением размеров одной почки, реже — обеих, встречается в одном случае на одну тысячу аутопсий. Различают две формы гипоплазии почки: рудиментарная (дисплазированная) и карликовая почка с нормальным морфологическим строением нефронов в уменьшенном их количестве. Кровоснабжение гипоплазированных почек всегда недостаточно, что нередко осложняется нефрогенной гипертонией. В гипоплазированной почке возникают те же заболевания, которые могут быть и в нормально сформированном органе.
Диагноз гипоплазии основывается на обнаружении при экскреторной урографии и сцинтиграфии резко уменьшенной в размерах почки и компенсаторно увеличенной контрлатеральной.
Лечение. Гипоплазированная почка требует лечения в случае осложнения пиелонефритом и гипертонией. Удаление гипоплазированной почки производится только при наличии нормально функционирующей контрлатеральной.
Удвоенная почка
Удвоенная почка представляет собой анатомически единый орган, состоящий из верхней и нижней частей, имеющих отдельное кровоснабжение лоханки и мочеточника. Обнаруживается у детей в одном случае на 160 аутопсий, преимущественно у девочек, справа в 2 раза чаще, чем слева. Нередко аномалия бывает двусторонней. Удвоенная почка часто сопровождается осложнениями, и ее следует иметь в виду при наблюдении детей, страдающих хроническим пиелонефритом, нефрогенной гипертонией, болями в пояснице, недержанием мочи.
Диагноз основывается на результатах экскреторной урографии.
Лечение. Неосложненная удвоенная почка лечения не требует. При осложнении уретерогидронефрозом, хроническим пиелонефритом, уролитиазом проводится соответствующее оперативное лечение, чаще всего удаление пораженного сегмента почки.
Дистопия почки
Дистопия почки (гомолатеральная) является следствием задержки перемещения почки в эмбриональном периоде из полости таза в поясничную область и поворота ее вокруг своей оси. Чаще отмечается дистопия левой почки. Различают дистопию тазовую, подвздошную, поясничную. Дистопированная почка предрасположена к хроническому стазу мочи и развитию гидронефроза, хронического пиелонефрита и камнеобразования.
Клиника. Дистопированная почка прощупывается в виде плотного малоподвижного образования, которое часто ошибочно принимается за опухоль брюшной полости или забрюшинного пространства. Могут отмечаться боли в животе, пиурия. Диагноз устанавливается при экскреторной урографии.
Лечение. Неосложненная дистопированная почка лечения не требует. Оперативное лечение определяется возникшим осложнением:
- Перекрестная дистопия почки
- Перекрестная дистопия почки (гетеролатеральная) характеризуется ее смещением в противоположную поясничную область. Почка находится ниже нормально расположенной и часто сращена с ней. Диагностируется при экскреторной урографии.
Лечение определяется видом осложнения.
Сращение почек
Сращение почек относится к аномалиям взаимоотношения и проявляется галетообразной и подковообразной почкой и др. Встречается преимущественно у мальчиков, в 50 % случаев сочетается с пороками развития других органов.

Клиника. При пальпации живота на уровне пупка определяется плотное неподвижное образование в виде подковы, охватывающее позвоночный столб. Сдавление нижней полой вены перешейком может сопровождаться венозным застоем в нижней половине тела. Иногда отмечается чувство онемения в нижних конечностях. Подковообразная почка в большей степени предрасположена к возникновению гидронефроза, хронического пиелонефрита, камнеобразования, нефрогенной гипертонии. В связи с пониженной подвижностью и своеобразным расположением она подвержена травме в большей степени, чем нормально расположенная почка. Диагностируется при экскреторной урографии и сцинтиграфии.
Лечение. При резко выраженном болевом синдроме, вызванном давлением перешейка на солнечное сплетение, производится рассечение перешейка (истмотомия). Другие оперативные вмешательства обусловлены характером осложнений, развившихся в подковообразной почке.
Поликистозная болезнь почек
Поликистозная болезнь почек является наследственным заболеванием, характеризуется образованием в паренхиме почек множества кист, прогрессивно увеличивающихся в размерах, вызывающих сдавление и постепенную атрофию нефронов. Нередко поликистоз почек сочетается с поликистозом печени, селезенки, поджелудочной железы, легких, яичников. Различают младенческую и взрослую формы поликистозной болезни почек. Младенческая форма, составляющая более 30 % случаев поликистоза у детей, характеризуется интенсивным развитием мелкокистозных изменений в почках в период внутриутробного развития. Дети обычно погибают в первый год жизни при явлениях почечной недостаточности. Взрослая форма поликистоза у детей встречается редко и характеризуется медленным увеличением размеров почек и признаками почечной недостаточности в подростковом или более старшем возрасте. Наличие в паренхиме поликистозных почек значительного числа дисплазированных и незрелых нефронов, склерозированных сосудов является предрасполагающим фактором к развитию пиелонефрита.
Клиника при младенческой форме характеризуется увеличением живота, большими размерами почек с мелкобугристой поверхностью, рвотой, обезвоживанием, судорогами, падением массы тела. Остаточный азот повышен до 90—100 мг % и более. Развивающаяся уремия является причиной гибели ребенка. При взрослой форме отмечаются жалобы на боли в животе, пояснице, головные боли, беспокоят жажда, сухость во рту, обращает внимание слабость, быстрая утомляемость, плохой аппетит, падение массы тела, сухость кожи. Выявляется гипоизостенурия, протеинурия, лейкоцитурия, микрогематурия, иногда макрогематурия стойкая или перемежающаяся. В диагностике поликистоза почек большое значение имеет экскреторная урография и сцинтиграфия.
Видео
БАЛАНИТ
Воспаление крайней плоти и головки полового члена, наблюдается часто, особенно в раннем детском возрасте и при наличии экссудативного диатеза.
Клиника
В начальной стадии отмечается гиперемия, отечность крайней плоти, зуд и жжение в области головки полового члена, резь при мочеиспускании. При попадании гноеродной флоры воспалительный процесс прогрессирует, на головке полового члена появляются эрозии, что сопровождается сильным зудом, болями, нередко обусловливающими рефлекторную задержку мочи. В результате баланита могут возникнуть парафимоз, рубцовый фимоз, паховый лимфаденит.
Лечение
Теплые ванночки с отваром череды или ромашки, смазывание крайней плоти антисептической мазью или эмульсией, десенсибилизирующие средства. При развитии гнойного воспаления производится промывание препуциального мешка антисептическими растворами. После стихания воспалительных явлений и ликвидации отека производится выведение головки полового члена из препуциального мешка с удалением спаек и гноя. До исчезновения воспалительных явлений проводятся 1—2 раза в день теплые ванночки и обмывания теплым светло-розовым раствором перманганата калия обнаженной головки полового члена и смазывание ее антисептической мазью или эмульсией. С целью профилактики баланита рекомендуется еженедельно во время гигиенической ванны мыть обнаженную головку полового члена теплой водой с туалетным мылом.
ГИПОСПАДИЯ
Гипоспадия характеризуется недоразвитием мочеиспускательного канала с его наружным отверстием у основания головки полового члена (гипоспадия головки), на теле полового члена (гипоспадия ствола), у основания полового члена или на мошонке (мошоночная гипоспадия), в промежности (промежностная гипоспадия).
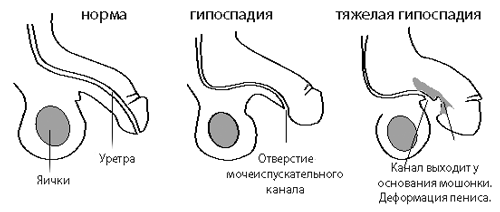
Клиника
На нижней поверхности полового члена, на участке отсутствующей уретры прощупывается короткий, плотный фиброзный тяж (хорда), вызывающий искривление полового члена книзу, которое становится особенно выраженным при эрекции. Крайняя плоть в виде капюшона прикрывает только дорзальную поверхность головки полового члена. У детей с гипоспадией головки часто отмечается стеноз наружного отверстия уретры, что обусловливает очень тонкую струю мочи при мочеиспускании. У новорожденных может отмечаться острая задержка мочи вследствие закупорки стенозированного наружного отверстия уретры скоплением эпителиальных клеток.
Лечение
Гипоспадия головки без сужения наружного отверстия уретры лечения не требует, при других формах необходимо оперативное лечение.
Похожие статьи
- Гомеопатия при заболеваниях почек и мочеполовых путей
- Этиология различных заболеваний с точки зрения биоэнергетики
- Кишечные инфекции у детей. Симптомы, лечение (препараты)
- ГЛИСТНЫЕ ЗАБОЛЕВАНИЯ
- Фуразолидона гранулы для детей. Описание.
- Основные симптомы и синдромы болезней почек и мочевых путей
- НОВООБРАЗОВАНИЯ ПОЧЕК, ВЕРХНИХ МОЧЕВЫХ ПУТЕЙ И МОЧЕВОГО ПУЗЫРЯ
- Амилоидоз почек. Диагностика
- Пиелит. Пиелит беременных и детей.
- Санаторно-курортное лечение при болезнях почек