Симпатомиметики. Характеристика
На сегодняшний день хорошо известно, что определяющая роль в регуляции тонуса бронхиального дерева принадлежит прежде всего бета2-адренорецепторам, максимальная плотность которых определяется на уровне средних и мелких бронхов. Результатом стимуляции этих рецепторов является бронходилатация.
Помимо влияния на тонус гладкомышечных клеток бронхов, бета2-агонисты воздействуют на бета-адренорецепторы эпителиальных, секреторных клеток, тучных клеток и базофилов. Стимуляция перечисленных выше клеточных элементов приводит к подавлению секреции медиаторов из тучных клеток, уменьшению воспалительных реакций и продукции слизистыми клетками бронхиальных желез секрета с высокой концентрацией белков и серы. Хотя бета2-агонисты, как указывалось выше, оказывают ингибирующее действие на клетки воспаления, ни короткодействующие, ни пролонгированные симпатомиметики не купируют клеточную воспалительную реакцию в дыхательных путях.
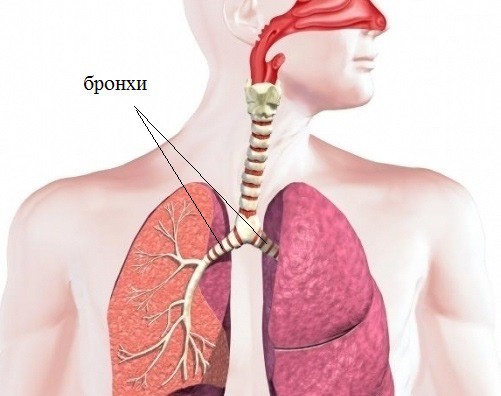
Бета2-адренорецепторы обнаружены также в гладкой мускулатуре сосудов (эффект вазодилатации) и матки (эффект расслабления). Бета1-адренорецепторы расположены преимущественно в сердечной мышце (положительный инотропный и хронотропный эффект) и жировой ткани (липолиз).
Классификация симпатомиметиков. В основу данной классификации положено сродство препаратов к альфа- и бета-адренорецепторам.
К универсальным симпатомиметикам относят препараты, действующие на альфа- и бета-адренорецепторы. К этой группе относятся адреналин и эфедрин. Оба препарата характеризуются быстрым и непродолжительным действием, элиминируются через почки. Они медленно метаболизируются в печени, причем адреналин – с образованием метаболита с бета-блокирующей активностью.
В настоящее время препараты этой группы в клинике используются достаточно редко. Основным показанием к их назначению остаются острые астматические приступы, анафилактические реакции, эпизоды бронхообструкции, связанные с преобладанием отека слизистой оболочки бронхов (так называемый синдром “запирания”, или закрытого объема).
Среди неуниверсальных препаратов, т.е. агонистов бета1- и бета2-адренорецепторов, выделяют две группы: селективные и неселективные симпатомиметики.
К неселективным симпатомиметикам относят препараты, стимулирующие и бета1- и бета2-адренорецепторы. Препараты этой группы сразу нашли широкое применение, что, по-видимому, связано с быстрым и ощутимым облегчением, с одной стороны, и удобством использования ингаляционных форм – с другой. Именно поэтому в начале 60-х годов в связи с широкой популярностью и часто бесконтрольным использованием этих препаратов был отмечен факт повышения смертности астматиков от осложнений медикаментозной терапии. Это послужило поводом для снижения суточной дозы препаратов, особенно у больных с сопутствующими сердечно-сосудистыми заболеваниями, и переходу к использованию селективных бета-агонистов. К группе неселективных симпатомиметиков относятся изопреналин, орципреналин, гексапреналин (ипрадол)
К селективным симпатомиметикам относят сальбутамол, фенотерол, тербуталин, сальметерол, формотерол, препараты, избирательно воздействующие на бета2-адренорецепторы.
Селективные бета2-агонисты благодаря отсутствию выраженной стимуляции бета1-класса адренорецепторов практически не вызывают столь серьезных нарушений в сердечно-сосудистой системе (тахикардия, нарушения ритма, гипертензия), а также тремор, головную боль и др., развитие которых связано со стимуляцией альфа- и бета1-адренорецепторов и которые чаще возникают при использовании высоких доз неселективных препаратов.

Основной недостаток большинства бета-агонистов – короткая продолжительность действия (4-6 ч), требующая частого их применения в течение суток, низкая концентрация препарата в крови в ночное время.
В отличие от традиционных адреномиметиков эффект пролонгированных препаратов (формотерол и сальметерол) наступает несколько позже, в связи с чем эти препараты не предназначены для купирования приступов бронхоспазма, а могут быть рекомендованы для более длительной постоянной терапии с целью предупреждения приступов удушья и обострения заболевания. Однако мнения относительно целесообразности длительного применения пролонгированных симпатомиметиков достаточно противоречивы. Некоторые исследователи считают, что постоянное применение таких препаратов в течение длительного времени может ухудшить прогноз течения самого заболевания, другие опасаются более скорого развития тахифилаксии, однако это требует дальнейшего изучения.
ИЗОПРЕНАЛИН (новодрин, изадрин, изупрел). Назначают внутрь, сублингвально, парентерально и ингаляционно. При ингаляционном введении быстро метаболизируется либо в легочной ткани, либо (в меньшей степени) в кишечной стенке и печени с образованием метоксиизопреналина – метаболита с бета-блокирующей активностью, способного самостоятельно вызвать бронхоспазм. Выраженный пресистемный метаболизм резко снижает биодоступность препарата при пероральном применении и делает в этом случае оправданным сублингвальное его использование.
Максимальный эффект изопреналина при ингаляционном введении наступает уже через 1-3 мин, однако длится не более 1-1,5 ч. Ингаляционно препарат может использоваться при помощи небулайзера при разведении 1:200 или дозируемого ингалятора с дозой от 0,04 до 0,125 мг в одной дозе.
Клиническое применение: сублингвальные таблетки (10-20 мг); пролонгированные формы с постепенным высвобождением (савентрин), содержащие 30 мг изопреналина, чаще используются при лечении блокады и других нарушений ритма в суточной дозе от 180 до 840 мг; внутривенная форма изопреналина – чаще при нарушениях ритма, блокадах и кардиогенном шоке в дозе 2 мг капельно при разведении в 400-500 мл изотонического раствора натрия хлорида, ингаляционно в форме дозированного ингалятора по 0,04 мг в одном вдохе.
ОРЦИПРЕНАЛИН (алупент, астмопент) – неселективный бета2-агонист, активность которого в 10-40 раз меньше, чем у изопреналина. Эффект препарата развивается более постепенно с выходом на плато к 20-й минуте после применения с последующим снижением через 2 ч. Отличие его также состоит в том, что препарат не образует метаболитов с бета-блокирующей активностью, имеет более продолжительный период полувыведения – до 4-6 ч и значительно лучше всасывается при пероральном применении.
САЛЬБУТАМОЛ (вентолин) считается одним из самых безопасных симпатомиметических бронходилататоров. Препарат проявляет преимущественно бета2-агонистическую активность, в то время как его воздействие на частоту сердечных сокращений в 7-10 раз меньше изопреналина и практически не отличается от эффекта плацебо.
Препарат назначают внутрь, парентерально и ингаляционно. При приеме внутрь хорошо всасывается и частично метаболизируется в ЖКТ и печени с образованием соединений с минимальной адренергической активностью. В плазме препарат определяется в свободной форме и в виде метаболитов.
Уже после 30 мин после перорального приема препарат определяется в плазме, достигая максимального уровня через 2 ч. При ректальном применении, наиболее часто используемом у детей, препарат достигает пикового уровня концентрации несколько быстрее (в среднем через час).
Элиминируется через почки.
При ингаляционном введении только 10-20% введенной дозы достигают дистальных бронхов и альвеол, при этом препарат не подвергается метилированию с участием фермента катехол-о-метилтрансферазы в отличие от адреналина и изопреналина, т.е. в легких не трансформируется в метаболиты с бета-блокирующей активностью.
Большая часть ингаляционно назначаемого препарата оседает в верхних отделах дыхательных путей, постепенно проглатывается и определяет развитие нежелательных системных эффектов. Последующие ингаляции и уровень концентрации препарата в плазме не соответствуют ранее полученной кривой зависимости эффекта от дозы. Это связано с тем, что концентрация в крови в этом случае определяется абсорбцией, энтеральной фракцией препарата, проглатываемого в результате предыдущего его введения.
Бронхорасширяющий эффект сальбутамола к первой минуте не столь выражен, как у изопреналина, развивается несколько медленнее и наступает через 4-5 мин. Действие препарата постепенно возрастает до своего максимума к 40-60-й минуте и по значению не уступает изопреналину.
Период полувыведения препарата 3-4 ч, хотя продолжительность действия оказывается больше времени его циркуляции в крови и составляет 4-5 ч.
Применяют внутрь по 8-16 мг/сут; внутримышечно – по 500 мкг с интервалом 4 ч или внутривенно болюсом по 250 мкг с последующей инфузией 5-20 мкг/мин; ингаляционно с помощью дозируемого ингалятора (100 мкг в одном вдохе) по 1-2 вдоха не более 6 раз в сутки, с помощью небулайзера – по 5 мг сальбутамола в изотоническом растворе натрия хлорида по 5-15 мин не чаще 4 раз в сутки, с помощью спинхайлера в порошкообразной форме по 400 мкг также не более 4 раз в сутки.
Порошкообразная форма имеет ряд преимуществ перед аэрозольной. Это связано с тем, что около 15% больных не могут скоординировать акт вдоха препарата и его введение, тогда как использование спинхайлера этого не требует. В то же время применение спинхайлера позволяет добиться более “дистального” распределения препарата по бронхиальному дереву, т.е. увеличить его биодоступность к бронхам малого калибра.
Среди побочных эффектов сальбутамола следует отметить тахикардию и тремор рук (до 30% случаев, а при внутримышечном введении – намного чаще), несколько реже повышение уровня свободных жирных кислот и снижение уровня калия в плазме, секреции инсулина как результат стимуляции бета-адренорецепторов поджелудочной железы.
Недостаточная эффективность терапии сальбутамолом, короткий период полувыведения, широкая распространенность ночных приступов у больных бронхиальной астмой (до 75%) привели к созданию новой пролонгированной формы сальбутамола, основанной на эффекте осмотического насоса. Контролируемый выход действующего начала (сальбутамола) из таких таблеток происходит с постоянной скоростью и обеспечивает создание постоянных терапевтических концентраций в плазме крови на протяжении суток при двухразовом приеме препарата. Такая таблетированная форма получила название сальбутамол SR.
Вольмакс производства фирмы “Глаксо” (Англия) относится к пролонгированным препаратам сальбутамола SR с осмотически управляемым механизмом высвобождения лекарственного вещества, который обеспечивает его подачу одинаковыми дозами в течение не менее 9 ч. Это обеспечивает уменьшение кратности приема до 2 раз в сутки и улучшение переносимости. При этом эффективность такой формы оказалась выше по сравнению с четырехкратным приемом стандартной дозы обычного сальбутамола. Как правило, препарат назначают по 1 таблетке (8 мг) 2 раза в сутки.
Работы по созданию аналогичного препарата в нашей стране привели к появлению пролонгированного бета2-агониста – сальтоса. В основе этого препарата лежит производное сальбутамола – савентол в осмогенной лекарственной форме. В отличие от сальбутамола в состав молекулы савентола входит остаток органической кислоты, обеспечивающей прочность структуры и особые физико-химические свойства. Савентол имеет рН, близкий к нейтральному, что исключает побочные эффекты, связанные с метаболическим ацидозом. Сальтос, одна таблетка которого содержит 6 мг савентола, представляет собой лекарственное ядро с осмотически активным компонентом, покрытое полупроницаемой полимерной оболочкой с калиброванным отверстием. Вода через оболочку проникает в ядро и растворяет его содержимое. Под действием осмотического давления насыщенный раствор выбрасывается наружу через калиброванное отверстие со скоростью, сохраняющейся постоянной до полного выхода осмотически активного компонента. Савентол из этой лекарственной формы начинает высвобождаться сразу при попадании в ЖКТ.
Препарат назначают по 1 таблетке 2 раза в день для постоянной терапии и по 1 таблетке на ночь для профилактики ночных приступов удушья.
ФЕНОТЕРОЛ (беротек, партусистен) – селективный бета2-агонист. Имеет несколько большую по сравнению с сальбутамолом активность и более длительный период полувыведения, что представляется определенным преимуществом данного препарата.
Фенотерол быстро абсорбируется после перорального и ингаляционного введения. Около 60% от введенной внутрь дозы всасывается и обеспечивает достижение максимальной концентрации через 2 ч после приема. При ингаляционном введении препарат поступает в системный кровоток, как и другие аэрозольные препараты, двумя путями. Первый мало зависит от ингалируемой дозы и связан с всасыванием препарата со слизистой оболочки дыхательного тракта, другой подобен пероральному назначению и зависит от количества проглатываемого препарата, т.е. связан с исходно ингалируемой дозой. Фенотерол также не метаболизируется с участием фермента катехол-о-метилтрансферазы, имеет сходную с сальбутамолом кинетику.
Фенотерол быстро элиминируется и уже через 24 ч 60% от внутривенно введенной дозы и 35% от пероральной экскретируется с мочой. При ингаляционном пути введения за первые сутки выводится только 12%. В плазме в большей степени определяются конъюгированные метаболиты и небольшое количество неизменного препарата – менее 2% в случае приема препарата внутрь. Именно благодаря высокой степени экскреции препарат не кумулирует, практически не проникает через плаценту и не накапливается в молоке матери.

Побочные эффекты препарата не отличаются от таковых других симпатомиметиков, однако встречаются несколько чаще. Это, возможно, связано с тем, что препарат чаще назначают в форме дозируемых ингаляций в дозе 200-400 мкг (1-2 вдоха) 2- 3 раза в день. Существует и уменьшенная до 100 мкг дозировка, что позволяет несколько уменьшить частоту побочных реакций.
ТЕРБУТАЛИН (бриканил). Как и другие селективные бета2-агонисты, устойчив к действию катехол-о-метилтрансферазы и моноаминоксидазы, что позволяет использовать его внутрь, парентерально и ингаляционно. По сравнению с изопреналином тербуталин в 2 раза активнее по воздействию на тонус бронхиального дерева и в 4 раза слабее по действию на частоту сердечных сокращений. При сравнении тербуталина с сальбутамолом оба препарата в дозах соответственно 250 и 100 мкг оказывают подобный эффект до 90-й минуты после введения, однако впоследствии эффект сальбутамола быстро снижается, в то время как действие тербуталина сохраняется до 4-4,5 ч.
Период полувыведения тербуталина составляет 3-4 ч. Рекомендуется пероральная доза 2,5-5 мг 3-4 раза в сутки или ингаляционно при помощи дозирующего ингалятора по 1-2 вдоха (0,25-0,5 мг) каждые 6 ч.
Фирма “АСТРА” (Швеция) выпускает порошкообразный ингалятор в виде турбохалера, при использовании которого введение лекарства осуществляется вдохом больного. При этом исчезает необходимость в строгой координации вдоха с ингаляцией препарата. Создаваемые благодаря оригинальной конструкции турбохалера турбулентные потоки воздуха захватывают порошок активного вещества и способствуют лучшему проникновению его в мелкие бронхи.
Побочные эффекты препарата не отличаются от таковых других селективных симпатомиметиков.
ФОРМОТЕРОЛ относится к новым бета2-симпатомиметикам пролонгированного действия с продолжительностью бронходилатирующего эффекта до 8-10 и более 12 ч у некоторых пациентов. Благодаря наличию в его структуре пиридинового ядра препарат оказывает продолжительный эффект не только при пероральном назначении, но и при ингаляционном введении. В результате сравнительного изучения было показано, что формотерол в течение 12 ч после приема проявляет не меньший бронходилатирующий эффект, чем сальбутамол на максимуме своего действия. Однако уже через 3-4 ч после приема формотерол оказывается значительно более активным по сравнению с сальбутамолом, эффект которого к этому времени не отличается от плацебо.

Препарат абсорбируется в среднем на 60%, связь с белками – до 65%, интенсивно метаболизируется в печени с образованием глюкуронидов. Элиминируется формотерол с мочой и калом, до 94% от введенной дозы в виде метаболитов, количество неизмененного формотерола не превышает 7-14%. Кумуляции препарата не отмечено.
Пролонгированный эффект препарата почти полностью сохраняется и при ингаляционном применении, что выгодно отличает его от других пролонгированных симпатомиметиков.
Препарат назначают ингаляционно в дозе 12-24 мкг 2 раза в сутки или таблетированной форме по 20, 40 и 80 мкг.
САЛЬМЕТЕРОЛ также относится к новым пролонгированным бета-агонистам с продолжительностью действия 12 ч, что подразумевает двукратное применение препарата.
Молекула сальметерола благодаря оригинальной структуре быстро связывается с неполярными участками мембраны клетки либо с самим бета-адренорецептором. Липофильность сальметерола в 10 000 раз превышает таковую сальбутамола и других бета-агонистов. В результате препарат быстро проникает в мембрану клетки и далее медленно перемещается вдоль фосфолипидных слоев рецептора. Предполагается, что молекула сальметерола преобразуется таким образом, что ее активная часть связывается с тем же участком рецептора, с которым возможно взаимодействие сальбутамола и адреналина. Другая часть молекулы сальметерола, длинная гибкая цепочка, проникает глубоко в гидрофобную область мембраны клетки. Возможно, этим объясняется отличие сальметерола от других бета2-агонистов. Связь сальбутамола с рецептором носит конкурентный характер и поэтому быстро подвергается диссоциации, в то время как сальметерол является неконкурентным агонистом и на сегодняшний день практически не существует данных о его диссоциации. В связи с этим сальбутамол является препаратом с коротким действием, в то время как эффект сальметерола поддерживается в течение длительного времени. Этот эффект оказывается обратимым в присутствии бета-антагониста пропранолола, что указывает все-таки на конкурентный механизм взаимодействия сальметерола. Таким образом, активная часть молекулы сальметерола обеспечивает рецепторную фармакологию препарата, в то время как длинная боковая цепочка определяет его фармакокинетические свойства.
Именно благодаря уникальному механизму действия сальметерола достигается пролонгирование эффекта препарата без риска десенситизации и тахифилаксии.
Сальметерол быстро гидроксилируется в печени, основная часть введенной дозы элиминируется в течение 72 ч. Полностью препарат элиминируется в течение 168 ч через почки (23%) и через ЖКТ (57%).

Высокая бета2-селективность сальметерола обеспечивает минимальный риск развития побочных эффектов, особенно на сердце. При использовании радиолигандного метода исследования было показано, что сальметерол по воздействию на бета-рецепторы сильнее изопреналина и значительно сильнее сальбутамола и фенотерола. Кроме того, по сравнению с другими симпатомиметиками – фенотеролом и формотеролом – сальметерол и сальбутамол проявляют свойства высокоспецифичных бета2-агонистов.
Сальметерол у больных бронхиальной астмой позволяет предупреждать повышенную чувствительность к гистамину и метахолину. Сальметерол, так же как и формотерол, позволяет сдерживать ранние и поздние аллергические реакции. Однако анализ клеток крови и бронхиального секрета показал, что степень функциональной активности клеток, определяющих развитие процессов воспаления, на фоне терапии симпатомиметиками не уменьшается.
Наиболее часто препарат назначают в дозе 50 мкг 2 раза в сутки, что оказывается оптимальным для больных с бронхиальной астмой легкого и среднетяжелого течения. В случае заболевания более тяжелого течения необходимо использование препарата в дозе до 100 мкг часто в комбинации с ингаляционными и оральными глюкокортикоидами, хромогликатом натрия, недокромилом и теофиллином.
Сальметерол в дозе 50 мкг обеспечивает значительно больший эффект по сравнению с сальбутамолом в дозе 200 мкг 4 раза в сутки и оказался даже более эффективным, чем сальбутамол в дозе 400 мкг в сутки. Обострение бронхиальной астмы при лечении сальметеролом наблюдалось значительно реже, чем при использовании сальбутамола.
Частота побочных эффектов у препарата (головная боль, судороги мышц, тремор, сердцебиения) такая же, как при назначении других симпатомиметиков, и составляет 1,5-3% при дозе 50 мкг и повышается до 7-8% при дозе 100 мкг.
Похожие статьи
- Аминогликозиды. Характеристика препаратов
- Гиполипидемические средства. Характеристика
- Противосудорожные средства. Характеристика
- Антитромботические средства. Характеристика
- Антиаллергические средства. Характеристика
- Муколитические средства. Характеристика
- Теофиллин. Характеристика
- М-холиноблокаторы. Характеристика
- Ингибиторы фосфодиэстеразы. Характеристика
- Антагонисты кальция. Характеристика

