Воспаления слезных органов. Методы лечения
Острый дакриоцистит. Чаще развивается на почве хронического и представляет собой гнойное воспаление стенок слезного мешка. При переходе воспалительного процесса на окружающую клетчатку может развиться флегмона слезного мешка.При остром дакриоцистите наблюдается болезненная припухлость и резкое покраснение кожи в области слезного мешка. Веки отечные, глазная щель сужена или закрыта. Клиническая картина нередко напоминает рожистое воспаление кожи лица, но в отличие от него резкая граница очага воспаления отсутствует (см. Рожистое воспаление кожи век). Припухлость в области слезного мешка плотная, через несколько дней становится мягче, кожа над ней желтеет и формируется абсцесс, который иногда самопроизвольно вскрывается. После этого воспалительные явления стихают. Возможно образование фистулы слезного мешка, из которой выделяется гной или слеза.
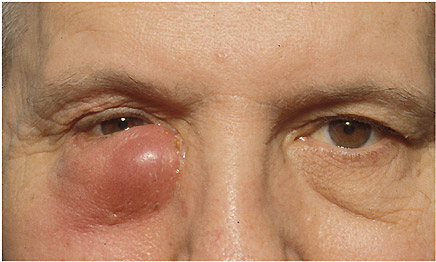
Хронический дакриоцистит. Всегда развивается вследствие облитерации слезно-носового канала. Это способствует задержке слезы и патогенных микробов в слезном мешке, что приводит к воспалению его слизистой оболочки. Хронический дакриоцистит проявляется упорным слезотечением, припухлостью в области слезного мешка. При надавливании на область слезного мешка из слезных точек появляется слизисто-гнойное или гнойное отделяемое. Конъюнктива век, полулунная складка, слезное мясцо гиперемированы. Носовая проба с колларголом или флюоресцеином отрицательная (красящее вещество в нос не проходит); при промывании слезных путей жидкость в полость носа также не проходит. При длительном хроническом дакриоцистите может наступить сильное растяжение (эктазия) слезного мешка; в этих случаях кожа над эктазированным слезным мешком истончена и последний просвечивает через нее синеватым цветом. Хронический дакриоцистит представляет постоянную опасность для глаза: гнойное отделяемое мешка может легко инфицировать роговицу даже при ее поверхностных повреждениях и нередко ведет к образованию на ней язвы.
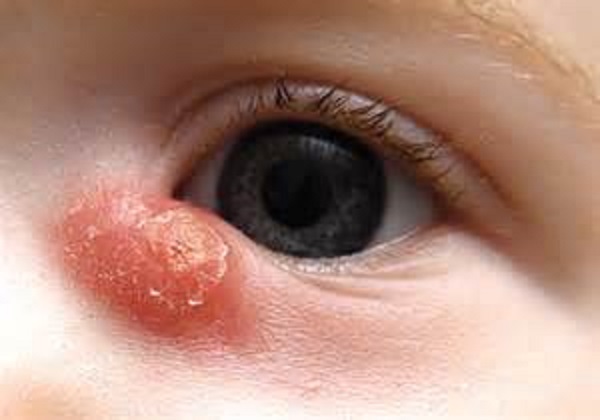
Дакриоцистит новорожденных. Возникает в основном вследствие непроходимости слезно-носового канала. Чаще непроходимость обусловлена наличием в области слезно-носового канала желатинозной пробки или пленки, которые рассасываются обычно до рождения ребенка или в первые недели жизни. При этом отмечаются застой слезы, слезотечение, слизистое или слизисто-гнойное отделяемое из конъюнктивального мешка одного или обоих глаз. Конъюнктива гиперемирована, при надавливании на область слезного мешка из слезных точек появляется слизисто-гнойное отделяемое.
Видео
Воспаление слезных канальцев (каналикулит). Возникает вследствие воспалительных заболеваний конъюнктивы, слезного мешка и слезно-носового канала. Этиологическим фактором являются гноеродные микробы и паразитические грибы. Кожа в области канальцев слегка отечна, гиперемирована и болезненна при надавливании. Устья слезных точек расширены, гиперемированы и отечны. Отмечается незначительное слизисто-гнойное отделяемое из слезных точек, а также застой слезы и слезотечение. В случае каналикулитов грибковой этиологии при надавливании на область слезных канальцев из слезных точек выделяются желтоватые крошковидные массы.
Воспаление слезной железы (дакриоаденит). Дакриоаденит чаще является осложнением общих инфекций (грипп, ангина, корь, скарлатина, брюшной тиф, пневмония, эпидемический паротит и др.). Обычно бывает односторонним, но может быть и двусторонним. Начинается остро, появляются припухлость и покраснение кожи верхнего века в наружном отделе, боль в этой области. Глазное яблоко смещается книзу и кнутри, подвижность глаза ограничивается при взгляде кверху и кнаружи. При оттягивании верхнего века видна выбухающая в переходную складку пальпебральная часть слезной железы. Процесс сопровождается увеличением регионарных лимфатических узлов, общим недомоганием, головной болью, повышением температуры тела. Острый дакриоаденит длится обычно 10—15 дней. Иногда отмечаются нагноение слезной железы, образование абсцесса, который может вскрыться через кожу верхнего века или парабульбарную клетчатку в конъюнктивальный мешок. Однако чаще болезнь протекает доброкачественно, и инфильтрат подвергается обратному развитию.
Лечение заболеваний слезных органов.
Лечение острого дакриоцистита. Местно — УВЧ-терапия, электрофорез пенициллина (10000 Ед/мл) с химотрипсином (0,2% раствор), соллюкс, кварц, горячие припарки, согревающие компрессы. Внутримышечно — инъекции бензилпенициллина натриевой соли по 300 000 ЕД 3—4 раза в день; ампиокс по 0,2 г (растворяют в 2 мл воды для инъекций), раствор гентамицина по 40 мг; внутрь—тетрациклин по 0,2 г, олететрин по 0,25 г, метациклина гидрохлорид по 0,3 г; сульфаниламидные препараты — сульфадимезин по 0,5 г, норсульфазол по 0,5 г, этазол по 0,5 г. При формировании абсцесса его вскрывают; после стихания острых воспалительных явлений производят дакриоцисториностомию.
Лечение хронического дакриоцистита
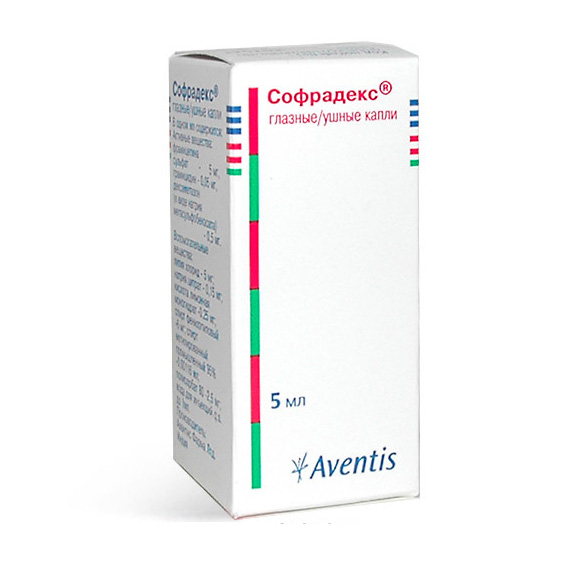
Лечение хирургическое — дакриоцисториностомия. До проведения операции обязательно утром и вечером больному рекомендуют проводить надавливание на область слезного мешка с целью удаления его содержимого с последующим тщательным промыванием глаза проточной водой и закапыванием дезинфицирующих и противовоспалительных капель.С целью санации конъюнктивы назначают инстилляции 20 % раствора сульфацил-натрия, 10 % раствора сульфапиридазин-натрия, 0,25 % раствора левомицетина, 0,5 % раствора гентамицина, 0,5 % раствора неомицина, 1 % раствора эритромицина, 0,25 % раствора сульфата цинка с 2 % борной кислотой 2—3 раза в день. Конъюнктивальный мешок промывают 2 % раствором борной кислоты, раствором перманганата калия (1:5000) или фурацилина (1:5000) 2—3 раза в день. Для уменьшения воспалительных явлений рекомендуются инстилляции кортикостероидов — 1—2,5 % суспензии гидрокортизона, 0,3% раствора преднизолона, 0,1% раствора дексаметазона, глазных капель «Софрадекс».Лечение дакриоцистита новорожденных
Лечение следует назначать сразу после выявления дакриоцистита. В течение 2—3 дней проводят толчкообразный массаж в области слезного мешка (сверху вниз), чтобы разорвать желатинозную пленку, закрывающую слезно-носовой канал. При отсутствии эффекта производят зондирование слезно-носового канала тонким боуменовским зондом (№ 1—2) через нижнюю слезную точку с последующим промыванием слезных путей растворами химотрипсина, антибиотиков, 2 % раствором борной кислоты или раствором натриевой соли бензилпенициллина (5000—10000 ЕД в 1 мл). Проводят инстилляции 20% раствора сульфацил-натрия, 10% раствора сульфапиридазин-натрия, 0,02 % раствора фурацилина, 0,25 % раствора левомицетина, 2 % раствора колларгола.
Лечение каналикулита.
Удаление содержимого путем надавливания на область слезных канальцев с последующим промыванием конъюнктивальной полости раствором фурацилина (1:5000), калия перманганата (1:5000), риванола (1:5000), 2% раствором борной кислоты. Инстилляции в конъюнктивальный мешок 20 % раствора сульфацил-натрия, 10 % раствора сульфапиридазин-натрия, 0,25 % раствора левомицетина, 0,5 % раствора мономицина, 1 % раствора линкомицина гидрохлорида. Для уменьшения воспалительных явлений показаны инстилляции кортикостероидов — 1—2,5 % суспензии гидрокортизона, 0,3% раствора преднизолона, 0,1 % раствора дексаметазона; капли «Софрадекс». При грибковых каналикулитах инстиллируют 1 % раствор нистатина, 1—2,5% раствор леворина, 0,25— 0,5 % раствор амфотерицина В. В упорных случаях, не поддающихся лечению, рассекают слезный каналец и выскабливают его содержимое с последующей обработкой раневой поверхности 1—2% спиртовым раствором йода.
Лечение острого дакриоаденита
Направлено на борьбу с общим заболеванием. Назначают антибиотики внутрь (ампициллин, оксациллин, олететрин, метациклин) или внутримышечно (пенициллин, гентамицин), сульфаниламидные препараты внутрь (норсульфазол, сульфадимезин, сульфапиридазин-натрий, этазол), симптоматические средства (анальгин, амидопирин), на ночь — снотворное. Местно: промывают конъюнктивальную полость теплыми растворами антисептических средств — фурацилина (1 : 5000), калия перманганата (1 : 5000); закладывают за веко мази с сульфаниламидами и антибиотиками (20 % сульфацил-натриевая, 10 % сульфапиридазиновая, 1 % тетрациклиновая), 1 % эмульсию синтомицина. Рекомендуют кортикостероиды в виде глазных капель и мазей: 1 % суспензию гидрокортизона, 0,3 % раствор преднизолона, 0,1 % раствор дексаметазона 3—4 раза в день, 0,5 % гидрокортизоновую или преднизолоновую мазь 3 раза в день; физиотерапевтические процедуры (УВЧ-терапия), сухое тепло. При развитии абсцесса его вскрывают.
Похожие статьи
- Бактериальные и вирусные воспаления глаз. Методы лечения
- Когда госпитализируют в хирургическое отделение. Методы лечения
- Заболевания роговицы глаза. Методы лечения
- Санаторно-курортное лечение лиц с заболеваниями органов дыхания
- Остеомиелит. Виды. Методы лечения
- Современные методики хирургического лечения паховых грыж
- Заболевания глазницы. Методы лечения
- Заболевания оболочки глаза. Методы лечения
- Конъюктивиты. Виды. Методы лечения
- Новая методика лечения рака предстательной железы в РНЦРР

