Тромбоцитопения. Симптомы, лечение
Тромбоцитопения может быть самостоятельным заболеванием или симптомом ряда патологических состояний (как приобретенных, так и наследственных): она может быть обусловлена повышенным разрушением тромбоцитов, повышенным потреблением их или недостаточным образованием.
В большинстве случаев Тромбоцитопении бывают приобретенными. Их различают в зависимости от патогенеза и причин, вызывающих повреждение тромбоцитов или мегакариоцитов.

К приобретенным Тромбоцитопениям относят:
- иммунные Тромбоцитопении, при которых антитела образуются при гемотрансфузиях или попадают в организм плода от матери;
- тромбоцитопении, обусловленные угнетением пролиферации клеток костного мозга;
- тромбоцитопении, связанные с соматической мутацией клеток-предшественниц миелопоэза;
- тромбоцитопении потребления, наблюдающиеся при тромбозах, обширных кровоизлияниях, выраженной спленомегалии;
- тромбоцитопении, развивающиеся вследствие замещения костного мозга опухолью, например при метастазах рака в костный мозг, при гемобластозах;
- тромбоцитопении, обусловленные механическим повреждением тромбоцитов при гемангиомах, выраженной спленомегалии, при наличии искусственных клапанов сердца, тромбоцитопению при дефиците витамина В12 или фолиевой кислоты.
В клинической практике наиболее часто встречаются иммунные Тромбоцитопении, связанные с воздействием на тромбоциты антител.
Выделяют группу наследственных Тромбоцитопений, обусловленных неполноценностью тромбоцитов, которая приводит к укорочению продолжительности их жизни. При наследственных Тромбоцитопениях нередко наблюдается изменение различных функциональных свойств тромбоцитов, что дает основание относить их к группе тромбоцитопатий. К наследственным относят Тромбоцитопении, обусловленные дефектом мембран тромбоцитов, сочетающимся с нарушением их функционального состояния.
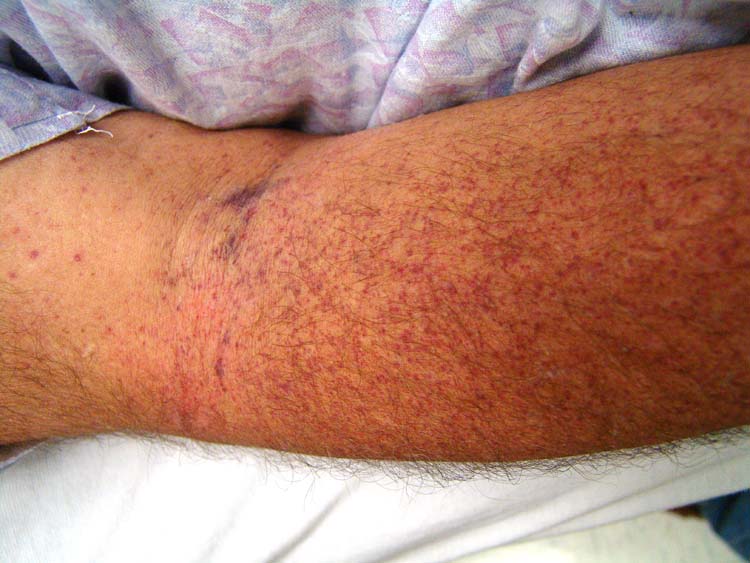
Все формы Тромбоцитопении характеризуются, как правило, безболезненными пятнистыми кровоизлияниями. При большинстве Тромбоцитопений отмечаются кровоизлияния в кожу или различные виды кровотечений из слизистых оболочек (десневые, носовые, желудочно-кишечные и др.).
У больных Тромбоцитопенией при исследовании крови отмечаются снижение числа тромбоцитов вплоть до полного исчезновения, нормальное или повышенное содержание плазменных факторов свертывания крови, снижение потребления протромбина, нарушение ретракции кровяного сгустка (иногда ретракция отсутствует). При выраженной Тромбоцитопении у большинства больных время кровотечения увеличено. Из-за повышенной ломкости капилляров, связанной с нарушением ангиотрофической функции тромбоцитов, пробы на резистентность капилляров, например баночная проба, резко положительны. В диагностике наследственных Тромбоцитопений существенную роль играет морфологический анализ тромбоцитов (их величина, структура), определение их функциональных свойств.
Лечение тромбоцитопении
Лечение тромбоцитопенической пурпуры
Все больные ИТП с любыми проявлениями геморрагического синдрома должны быть госпитализированы.
При нарастании количества подкожных кровоизлияний в процессе наблюдения за больным и/или присоединении кровотечения показана терапия гормонами. Преднизолон как начальная терапия назначается в средней суточной дозе 60 мг/м2 (что соответствует 2 мг/кг в сутки) на 3 недели по 3 раза в день (600, 1000, 1400) с учетом суточного биоритма — 2/3 суточной дозы преднизолона даются в утренние часы.
При достижении полной ремиссии доза преднизолона уменьшается по 5-10 мг в 3 дня до полной отмены.
При наличии у больного серьезных кровотечений начальная доза гормонов может быть 3-5 мг/кг в сутки на 3-5 дней до купирования геморрагического синдрома с переходом затем на дозу 2 мг/кг в сутки. Альтернативным путем может быть пульс-терапия: метилпреднизолон 30мг/кг в сутки в течение трех дней (время инфузии — не менее 20 минут) до купирования геморрагического синдрома и повышения тромбоцитов до безопасного уровня (более 20 000).
Начальной или альтернативной терапией может быть введение внутривенного иммуноглобулина (IgG в/в). Используемые препараты: октагам, пентаглобин.
Также в период тромбоцитопении резко ограничивается двигательный режим.
Проводится симптоматическая терапия:
- ангиопротекторы — дицинон;
- ингибиторы фибринолиза — аминокапроновая кислота 0,2-0,5 г/кг в сутки;
- местные способы остановки кровотечений.
Лечение хронической тромбоцитопенической пурпуры
Длительность ИТП более 6 месяцев свидетельствует о хронической форме заболевания, хотя не исключена вероятность спонтанного выздоровления даже через несколько лет, также реальна возможность нового ухудшения (криза) или непрерывно рецидивирующего течения.

У всех больных должны быть исключены аспирин и другие антиагреганты и/или антикоагулянты. Не следует делать внутримышечные инъекции. Исключаются вакцинации и аллергены (в том числе пищевые), так как они могут увеличить степень тромбоцитопении. Занятия спортом нужно прекратить, чтобы предупредить возможность травмы. Плавание в этом смысле более безопасно. Если больной ведет достаточно активный образ жизни, необходима симптоматическая терапия: чередование курсов фитотерапии (крапива, тысячелистник, шиповник, пастушья сумка, арника и др.) с ангиопротекторами (дицинон — 1 др. x 3 р., магнум С 0,25-0,5 x 1р., траумель 1т. x 3 р.).
Симптоматическая терапия постоянно проводится при непрерывно рецидивирующем течении хронической ИТП.
Необходимо подчеркнуть — лечение следует проводить индивидуально.
Похожие статьи
- Пурпура. Виды, симптомы, лечение
- Эшерихиозы. Симптомы, лечение
- Токсоплазмоз. Симптомы. Профилактика и лечение
- Невоспалительные пурпуры. Симптомы. Лечение
- Пульпит. Симптомы, лечение
- Кишечные инфекции у детей. Симптомы, лечение (препараты)
- Сепсис новорожденных. Симптомы, лечение
- Пневмоторакс спонтанный. Симптомы, лечение
- Бронхоэктазы. Симптомы, лечение
- Пневмония. Симптомы, лечение

